Knie Prothese
De Totale Knieprothese (= TKP)
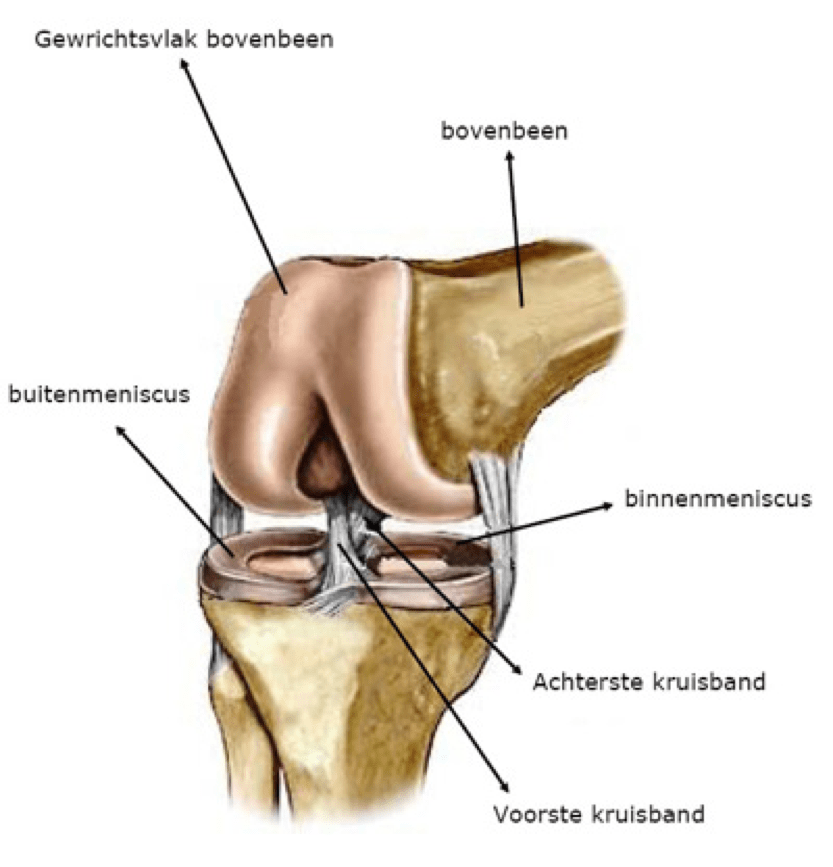
Om u te laten begrijpen wat een TKP is, willen we uitleggen hoe de anatomie van een gezond kniegewricht eruitziet.
Het kniegewricht wordt gevormd tussen het boven- of dijbeen (Lat. femur) en het scheenbeen (Lat. tibia). Zowel het bovenbeenuiteinde als het draagvlak van het onderbeen (tibia plateau) zijn bekleed met kraakbeen. Daarnaast maakt ook de knieschijf (Lat. patella) deel uit van het kniegewricht en is achteraan met kraakbeen bekleed. De knieschijf vormt het centrum van het strekapparaat van de knie en de voorzijde van het scharniergewricht. Het kniegewricht heeft drie compartimenten:
Het mediale compartiment: bovenbeen tov. scheenbeen aan de binnenzijde (mediaal)
Het laterale compartiment: bovenbeen tov. scheenbeen aan de buitenzijde (lateraal)
Het patello-femorale compartiment: de knieschijf die glijdt over de voorzijde van het bovenbeen
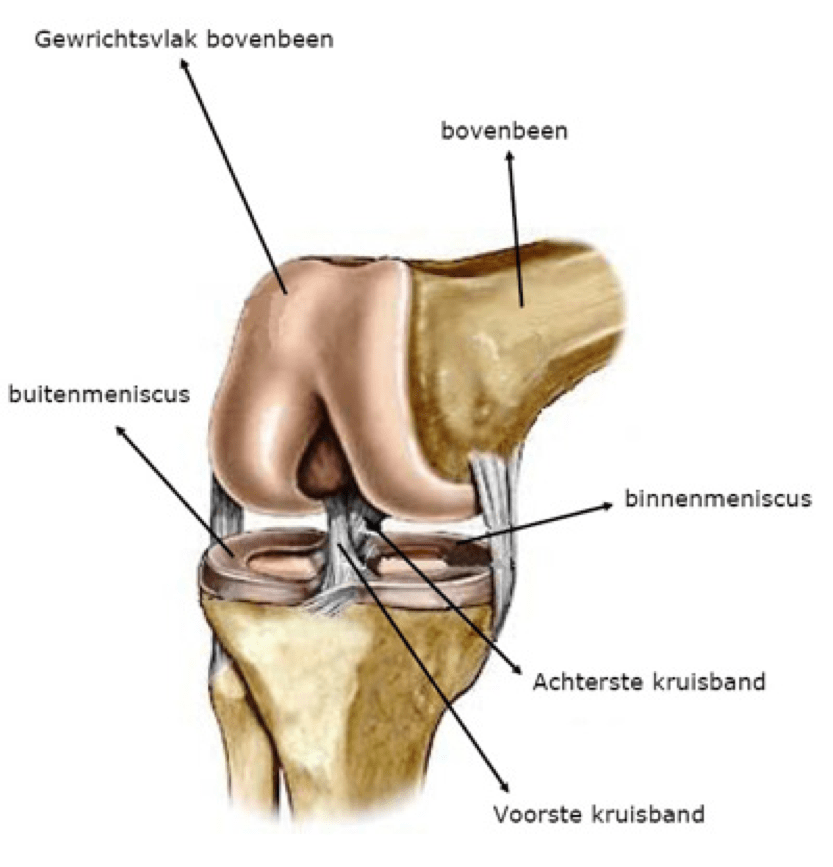
Het gewricht wordt verder gestabiliseerd door meerdere ligamenten (gewrichtsbanden) en beide menisci die ook als schokdemper werken in een natuurlijke, gezonde knie. De dijspieren geven verdere stabiliteit en kracht rond de knie. De mobiliteit van een gezonde knie bedraagt +/- 130° in diepe buiging (flexie) en bereikt een volledige strekking (extensie). Enige rotatiebeweging is in beperkte mate aanwezig.
Door slijtage van het kraakbeen kunnen de gewrichtsvlakken niet meer soepel en congruent over elkaar glijden. Hierdoor wordt bewegen steeds moeilijker en pijnlijker. De slijtage en het functieverlies kan zo erg zijn dat het gewrichtsoppervlak moet vervangen worden door een prothese.
Klassieke knieprothese
De klassieke knieprothese bestaat uit drie delen:
Bovenbeenstuk of femoraal gedeelte: dit deel komt qua vorm overeen met het verwijderde kraakbeen van het bovenbeen en is gemaakt in Cr Co Ni metaallegering.
Onderbeenstuk of tibiaal deel: opgebouwd uit een metalen plaat met een steel die in het onderbeen verankerd zit, waarop een polyethyleen (kunststof) glijoppervlak ligt.
Knieschijf: het kraakbeen van de knieschijf wordt meestal vervangen door een polyethyleen rond schijfje dat op de achterkant van de originele knieschijf wordt gecementeerd.

De fixatie van de verschillende componenten op het gebeente gebeurt vaak met botcement (metacrylaat), maar kan ook cementloos, indien de botkwaliteit dit toelaat. Dit wordt door de chirurg beoordeeld voor/tijdens de ingreep.
Gecementeerd: hierbij wordt de component met een polymeer (botcement) bevestigd op het bot.
Ongecementeerd: hierbij moet de component vastgroeien aan het bot. Bij deze prothese kan het langer duren voordat u 100% mag steunen. De primaire verankering gebeurt door het nauw aansluiten van de component met het bot – en secundair na +/- 6 weken tot 3 maanden door groei van eigen bot op het oppervlak van de prothese.
Bij de ingreep wordt zowel van het scheenbeen als van het bovenbeen het slechte kraakbeen verwijderd. Ook de menisci en voorste kruisband worden meestal verwijderd. Deze structuren worden opgevangen door het design van de knieprothese. De ligamenten (collateralen) aan binnen- en buitenkant van de knie blijven behouden. De achterste kruisband kan ook verwijderd worden.
Alle componenten worden tijdens de ingreep nauwkeurig gemeten en gekozen en zo correct mogelijk gepositioneerd op het bot van de knie. Het is de bedoeling om een recht been te verkrijgen in strektoestand met een goede spanning op de nog aanwezige gewrichtsbanden. De polyethyleencomponent kan in dikte worden aangepast om de spanning correct te krijgen.
De femur- en tibiacomponent zijn vervaardigd uit een legering van chroom, kobalt, nikkel, aluminium en soms titanium. In geval van allergie aan één van deze metalen kan dit worden opgevangen mits een speciale laag of coating op de prothese of een titaniumprothese.
Er bestaan zeer veel verschillende types en modellen knieprothesen. De chirurg zal voor u de optimale keuze maken en dit hangt af van o.a. botkwaliteit, anatomie, …
In geselecteerde gevallen is het mogelijk om slechts één van de drie compartimenten te vervangen door een gedeeltelijke knieprothese (zgn. unicompartimenteel). Dit kan enkel als de andere twee compartimenten nog behoorlijk zijn en de gewrichtsbanden intact blijven. De beslissing tot het plaatsen van een gedeeltelijke knieprothese wordt door uw chirurg genomen en hij zal de voor- en nadelen met u bespreken. De revalidatie van een dergelijke ingreep is gelijklopend met die van een TKP, maar meestal voorspoediger, gezien de beperkte invasieve procedure.
Uiteindelijk zullen de medewerkers van het orthopedisch team u vertellen op welke wijze uw prothese hoogstwaarschijnlijk wordt gefixeerd en welk type prothese de voorkeur geniet. Tijdens de ingreep kan de chirurg nog besluiten om de fixatie-techniek of het type van prothese te veranderen, al naargelang het verloop van de ingreep.
Mogelijke complicaties en preventie
In de meeste gevallen gebeurt de operatie zonder noemenswaardige problemen. Toch is het van belang dat u beseft welke complicaties kunnen optreden bij een dergelijke ingreep, en welke preventieve maatregelen genomen worden:
Infectie operatiestreek: preoperatief moet u zich wassen met antiseptische zeep en preventief krijgt u antibiotica toegediend bij het starten van de narcose. Het operatieteam werkt in zgn. “exhaust suits” (afgesloten operatiepakken met helm).
Verstijving: indien postoperatief niet onmiddellijk geoefend wordt, treedt verstijving op. Zo snel mogelijk dient u de knie te bewegen en wordt in onze dienst het RAPID RECOVERY (Snelle Revalidatie) schema toegepast.
Trombose (abnormale klontervorming in het been, flebitis): hiervoor krijgt u preventief antistollingsmiddelen en dient u zo spoedig mogelijk te stappen, enkele uren na de ingreep.
Zenuwletsel, ernstig nabloeden, doorligwonden: komen zelden voor.
Bij vragen: contacteer uw arts.
Belangrijk: indien u bloedverdunnende medicatie gebruikt, breng de arts hiervan op de hoogte (aspirine, cardiale of vasculaire antistolling, maar ook ontstekingsremmers). De chirurg zal in samenspraak met de huisarts, anesthesist en/of cardioloog de optimale samenstelling van uw medicatie preoperatief voorschrijven.
Voor de opname
U wordt opgenomen op de afdeling orthopedie 1C van het AZ JAN PALFIJN te Merksem.
Door zo veel mogelijk informatie te verstrekken (via huisarts, chirurg, assistent, verpleegkundige, kinesist, JOINT CARE vertegenwoordiger, RAPID RECOVERY info-sessie), trachten wij de zorgverlening te verbeteren (zgn. informed consent) en weet u wat er verwacht wordt.
Om hierin te slagen, is het belangrijk dat u voor de eigenlijke hospitaalopname met de volgende factoren rekening houdt:
Informatie via chirurg, assistent, huisarts: vraag alles wat u wil weten voor de ingreep aan uw arts, om twijfels of onduidelijkheden op te lossen. Blijf niet met een vraag zitten tot enkele minuten voor de ingreep. Eventueel neemt u een bijkomende consultatie bij uw arts voor de ingreep. Het is nuttig om op consultaties vergezeld te zijn met een partner, vriend(in) of familielid.
Informatiesessie JOINT CARE – RAPID RECOVERY: de behandelende arts geeft u de datum, wanneer en waar deze patiëntenbijeenkomst in AZ JAN PALFIJN te Merksem plaatsvindt. U krijgt dan, samen met andere patiënten, informatie over de ingreep en het te verwachten verloop. Deze sessies worden verzorgd door de orthopedisch chirurg, anesthesist, verpleegkundige, kinesitherapeut en sociale dienst. Het is de bedoeling dat u tijdens de sessie wordt bijgestaan door een vertrouwenspersoon.
Thuiszorg
Tijdens uw bezoek bij de chirurg ontvangt u een patiëntenmap met alle documenten voor de ingreep. U moet een vragenlijst invullen en de toelating tot de ingreep ondertekenen. Zonder deze documenten kan de ingreep niet doorgaan.
Kinesitherapie en Ergotherapie: u maakt kennis met de mensen van deze afdeling. Zij brengen u op de hoogte van de revalidatie in het ziekenhuis vanaf de dag van de ingreep. Het is nuttig om voor de opname al eens langs te gaan bij de kinesist/fysiotherapie om het oefenschema te overlopen.
De opname
De dag voor of de dag van de operatie wordt u opgenomen in het ziekenhuis (contacteer de zorgtrajectplanner route 10 in AZ JAN PALFIJN voor datum en uur). Een verpleegkundige informeert u over de gang van zaken op de dienst orthopedie. Respecteer bezoekuren en beperk het aantal bezoekers.
Wat neemt u mee naar het ziekenhuis?
Patiëntenmap (info over medicatie, allergie, vorige operaties, toelating tot ingreep, RX of andere onderzoeken)
Medicatie die u neemt
Gemakkelijke kledij
Gemakkelijke schoenen (geen hoge hak, klittenbandsluiting aanbevolen)
Krukken
Operatiedag
De anesthesie gebeurt d.m.v. algemene verdoving en peroperatief via lokale infiltratie (LIA-techniek). Een epidurale anesthesie is uitzonderlijk nodig.
Na de operatie is de knie ingepakt met stevig verband en/of pleisters. Soms worden drains geplaatst om bloed en wondvocht af te voeren, deze worden na enkele dagen verwijderd.
Preventief krijgt u antibiotica en bloedverdunnende medicatie (ongeveer 20 dagen).
Dagen na de operatie
Vrijwel onmiddellijk na de ingreep kunt u starten met eerste oefeningen en korte wandelingen onder begeleiding van de kinesist.
Revalidatie en medische handelingen:
Dag 0 (operatiedag): eenvoudige mobiliteitsoefeningen, gebruik krukken of looprekje
Dag 1: stappen met looprekje, gezamenlijke oefeningen, bloedcontrole en RX knie, wondzorgen, kleefverband verwijderen 24u postop
Dag 2: trappen lopen, beweeglijkheid verbeteren, fietsen met hometrainer, langere afstanden stappen, ijspackings
Dag 3: klassieke oefeningen, lichte spierversterkende oefeningen, wondverzorging, ijspackings, ontslag indien mogelijk
Niet alle patiënten revalideren even vlot; afwijkingen van schema zijn mogelijk.
Ontslag
U mag het ziekenhuis verlaten zodra aan criteria voldaan is:
Pijn onder controle
±50 m stappen
Zelfstandig aan- en uitkleden, in- en uit bed komen
Zelfstandig wassen
Kan trappen lopen
De huisarts wordt elektronisch geïnformeerd. Thuisverpleging komt indien afgesproken. Hechtingen of nietjes worden ±17 dagen na operatie verwijderd door huisarts.
Weer thuis
Viermaal per dag ijspackings leggen
Knie strekken: hiel op poef, geen kussen in knieholte, eventueel 2 kg last op knie
Zwemmen: na ±6 weken
Autorijden: na 4–6 weken, afhankelijk van auto en stabiliteit
Fietsen: straat na ±6 weken, hometrainer eerder
Slaaphouding: kussen tussen benen
Draaien: geleidelijk en progressief
Trappen lopen: leuning gebruiken; stijgen: eerst niet-geopereerde been, kruk, geopereerde been; dalen: kruk, niet-geopereerde been, geopereerde been
Forceer oefeningen niet bij pijn
Pijnstilling indien nodig
Geen crèmes/oliën/zalf op litteken
Belangrijk: raadpleeg chirurg of huisarts bij:
Toename pijn, roodheid, koorts
Dik, glanzend, pijnlijk onderbeen
Kortademigheid of onregelmatige hartslag
Resultaatsbeoordeling
Formulieren dienen voor meting pre- en postoperatief (3M, 6M, 1J). Hiermee kan het chirurgisch team de resultaten beoordelen en de werkwijze verbeteren.
JOINT CARE – RAPID RECOVERY
Indien u buiten het traject behandeld wordt, kan de opname anders verlopen. Ontbreekt de preoperatieve infosessie, dan wordt info tijdens opname verstrekt.
Geheugensteuntje voor uw ingreep
Ik heb de informatiebrochure gelezen
Ik breng alle gevraagde documenten mee naar het ziekenhuis
Mijn coach is: …
Mijn huisarts helpt bij het invullen van documenten
Datum en uur infosessie genoteerd
Datum en uur opname genoteerd
Datum en uur ontslag genoteerd en coach verwittigd
Thuisverpleging gecontacteerd
Thuiskinesist gecontacteerd
Thuishulp gecontacteerd
Benodigde hulpmiddelen gehaald
Aanpassingen in huis voor ontslag geregeld
Resultaten bloedonderzoek, radiografie, hartfilmpje mee op infosessie
Dagelijkse medicatie mee op dag van opname
Hospitalisatieverzekering geïnformeerd
Niets eten/drinken vanaf 24u ‘s nachts
HET TEAM VAN ZNA AZ JAN PALFIJN WENST U EEN VOORSPOEDIG HERSTEL!
Plan je consult
Boek je afspraak bij een arts met de juiste expertise, zonder omwegen